Unsere Leistungen
Wir können Ihnen das komplette Behandlungsspektrum der Oralchirurgie in unserer Praxis anbieten
Implantologie
- Sofortimplantation (unmittelbar nach der Zahnentfernung wird das Implantat in das noch frische Zahnfach inseriert)
- verzögerte Sofortimplantation (6 bis 12 Wochen nach der Zahnentfernung)
- Spätimplantation
- Implantation in Verbindung mit Augmentationen mittels:
- Membrantechniken (resorbierbar und nicht resorbierbar)
- Knochenblöcken
- Knochenplattentechnik nach Prof. Khoury
- interner und externer Sinuslift
- Distraktionsosteoneogenese
- Nervverlagerung
- Bonesplitting- und spreading
- provisorische Implantate für Interimsersatz während der Einheilung der dauerhaften Implantate
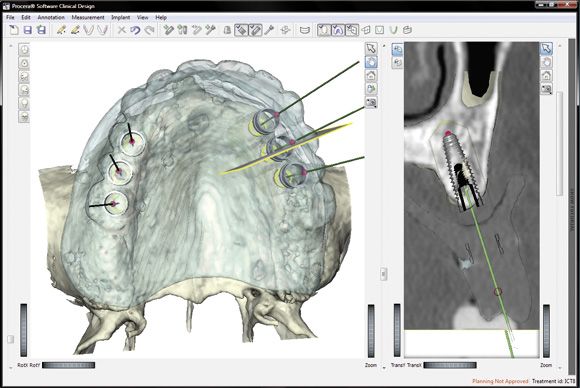
- CT-basierte oder DVT- basierte dreidimensionale OP-Planung und –Durchführung
- unser besonderer Schwerpunkt liegt auf der Wiederherstellung des fest angewachsenen, mit einer Hornschicht versehenen Zahnfleisches (keratinisierte, attached Gingiva) um den Durchtrittsbereich der Implantataufbauten
- aktuell verwenden wir eine Vielzahl von Implantatsystemen (ASTRA Osseo Speed, ASTRA Osseo Speed EV, XiVE S, Camlog Screw Line, MDI)
Orale Chirurgie
- operative Entfernung von retinierten und verlagerten Zähnen einschließlich der Weisheitszähne
- operative Entfernung von zerstörten Zähnen, Wurzelresten, Fremdkörpern, Sequestern, Zysten etc.
- operative Freilegung von retinierten und verlagerten Zähnen mit und ohne Anbringung von kieferorthopädischen Attachments
- Wurzelspitzenresektion mit und ohne intraoperativer orthograder Wurzelfüllung
- Wurzelspitzenresektion mit intraoperativer retrograder Wurzelfüllung
- Anfärbetechniken zum Ausschluss von Längsfrakturen
- Transplantation von Zähnen
- Konservative und operative Therapie des Kieferbruches
- Kieferhöhlenchirurgie
- plastische Deckungen von Mund-Antrum-Verbindungen
- Weichgewebschirurgie
- Entfernung von kleinen Neubildungen und Tumoren
- Tumornachsorge
Parodontologie

- auf Wunsch unserer Überweiser Durchführung der systematischen aktiven Parodontitistherapie inclusive Full mouth therapy (FMT) und anschließender lebenslanger unterstützender Parodontitistherapie (UPT)
- chirurgischer Part der Parodontitistherapie (offene Kürretage)
- chirurgisch-plastische Parodontitistherapie mittels:
- resektiver Verfahren
- regenerative Parodontalchirurgie mittels modifizierter minimal invasiver chirurgischer Technik (M-MIST)
- plastische parodontale Mikrochirurgie zur Rezessionsdeckung und Wiederherstellung von attached keratinisierter Gingiva
- chirurgische Kronenverlängerung
Kiefergelenks-Therapie (CMD)
.png)
Wir besitzen große Erfahrungen bei der Diagnostik und Therapie von Kiefergelenkserkrankungen und Erkrankungen der Begleitmuskulatur. Diese Erkrankungen werden heute unter einer Vielzahl von Synonyma genannt. Am gebräuchlichsten ist die oben genannte Bezeichnung. Die Erkrankung wird sehr oft mit einer sogenannten Trigeminusneuralgie oder einem neuralgiformen Gesichtsschmerz verwechselt.
Digitale Volumentomographie (DVT)
.png)
Wir betreiben ein dreidimensionales Röntgengerät. Dabei handelt es sich um das 3D Accuitomo 170 der Firma Morita. Es stellt nach wie vor das leistungsstärkste Gerät auf dem Markt dar. Mit diesem Gerät kann man eine sogenannte Digitale Volumentomografie (DVT) durchführen. Dabei werden Bilder erzeugt, wie Sie es von einer Computertomografie (CT) kennen. Wir können Ihren Knochen damit dreidimensional Schnitt für Schnitt untersuchen. Herkömmliche Röntgengeräte (Zahnfilm oder OPG) bilden den Knochen nur zweidimensional ab.
Wenn Sie sich umfassend über das Gerät informieren möchten, können Sie unter dem nachfolgenden Link weitere Informationen erhalten.
3D AccuitomoVertiefte Informationen
Häufig gestellte Fragen, beantwortet von Ihren Experten
Implantate haben sich in den letzten Jahrzehnten zu einem festen Bestandteil der zahnärztlichen Therapie zum Ersatz verloren gegangener Zähne entwickelt.
Dabei ist der Wunsch des Menschen, verloren gegangene Zähne zu ersetzen sehr alt. Im Januar 1998 fanden französische Anthropologen in Essone in einem Grab aus der Römerzeit einen Schädel mit einem wurzelförmigen Eisenimplantat im Bereich eines oberen Prämolaren. Die Grabanlage stammt aus dem ersten oder zweiten Jahrhundert nach Christus.
Die erfolgreiche moderne Implantologie im Bereich des Mundes beginnt in den 1950er Jahren. Per Branemark entdeckte, dass Titan im Knochen fest einwachsen kann.
Aus dieser Erkenntnis heraus entwickelt er ein Schraubenimplantatsystem für den Einsatz in der Mundhöhle. Im Jahr 1965 wurde in Schweden erstmalig bei einem Menschen ein Titanschraubenimplantat eingesetzt.
Seither haben sich sowohl das Design, die Oberfläche und die Verbindungsgeometrie der Implantate ständig weiterentwickelt. Heute stehen, nach einem langen Prozess der Forschung und des klinischen Langzeiteinsatzes, sehr gute Implantatsysteme zur Verfügung.
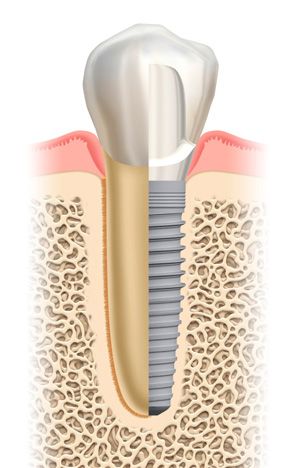
Implantate sind heute in der Regel kleine Schrauben aus reinem Titan, Titanlegierungen oder Zirkonoxidkeramik. Sie besitzen ein äußeres Sondergewinde, mit dem sie im Knochen „eingeschraubt“ werden.
Titan hat sich als ein Werkstoff erwiesen, mit dem die Knochenzellen eine innige Verbindung eingehen, die als Osseointegration bezeichnet wird, und somit eine feste Verbindung herstellen können. Zirkonoxidkeramik ist in der Zahnheilkunde für Kronen und Brücken ein bereit sehr gut erforschter und sicherer Werkstoff. Für die Nutzung als Implantat im Knochen liegen derzeit noch keine ausreichenden Langzeituntersuchungen vor.
Man unterscheidet einteilige und zweiteilige Implantate. Die einteiligen Implantate bestehen aus einem Stück und gehen aus der Schraube, die im Knochen verankert ist, in einen Aufbau über, der in die Mundhöhle ragt. Zweiteilige Systeme bestehen aus dem Implantat, das sich im Knochen verankert, und später aufzuschraubenden Aufbauteilen.
Im Inneren der zweiteiligen Implantate befinden sind verschiedene Formen, die es erlauben, den Aufbau einzusetzen (meist rotationsgesichert) und zu befestigen.
Die Langzeitüberlebensraten für 10 Jahre werden in der Literatur unterschiedlich angegeben. Die Überlebensrate beträgt für Implantate im Unterkiefer zwischen 90 und 100 Prozent und im Oberkiefer etwa 89 Prozent.
Prinzipiell gibt es kein „Verfallsdatum“ oder eine biologische Grenze, nach der Implantate verloren gehen.
Es gibt drei wesentliche Punkte, um eine langfristige Implantatstabilität zu gewährleisten:
- Es muss um das Implantat ausreichend lebensfähiger, d. h. breiter und durchbluteter, Knochen vorhanden sein. Ist das nicht der Fall, kann man den verloren gegangenen Knochen wieder aufbauen.
- Es muss eine ausreichend breite Manschette von fest angewachsener, unbeweglicher, keratinisierter (mit Hornschicht versehener) Gingiva rund um die Implantatdurchtrittsstelle vorhanden sein. Ist das nicht der Fall, kann diese chirurgisch erzeugt werden.
- Es muss eine penible Mundhygiene durch den Patienten selbst und eine regelmäßige Kontrolle und Reinigung der Durchtrittsstelle durch den Zahnarzt erfolgen. In der Regel in einem Rhythmus von 3-6 Monaten.
Die Punkte 1. und 2. werden leider oft missachtet, was zu Knochenabbauprozessen am Implantat und einer so genannten Periimplantitis (Entzündung im Knochen um das Implantat) führt. Diese ist bis heute nicht wirkungsvoll heilbar.
Durch die Belastung des Knochens durch das Implantat erfährt dieser einen funktionellen Reiz und nimmt weiterhin an Knochenumbauprozessen teil. Dadurch wird ein weiterer Knochenabbau verhindert.
Sie können solche Abbauprozesse in Lücken sehen, in denen Zähne extrahiert werden mussten. Der Kieferknochen wird in allen drei Dimensionen langsam abgebaut, da der funktionelle Reiz durch den Zahn fehlt. Gleichzeitig wird ein spezielles, fest angewachsenes Zahnfleisch immer schmaler.
Die Einleitung der Kaukräfte über die Implantate in den Knochen verhindert, dass ein Zahnersatz, der sonst nur lose auf der Schleimhaut bzw. dem Kiefer liegen würde, durch Druck und Reibung zum weiteren Knochenabbau führt.
Ein weiterer Vorteil der Implantate besteht darin, dass die sonst bewusst in Kauf genommene Beschädigung der Nachbarzähne beim Beschleifen für eine Brücke unterbleiben kann.
Ein eingeheiltes Implantat kann jeden prothetischen Aufbau tragen: einzelne Kronen, kleine oder komplexe Brücken oder verschiedene Formen von Zahnersatz.
Dabei ist der Aufbau auch nach Jahren flexibel austauschbar und erweiterbar.
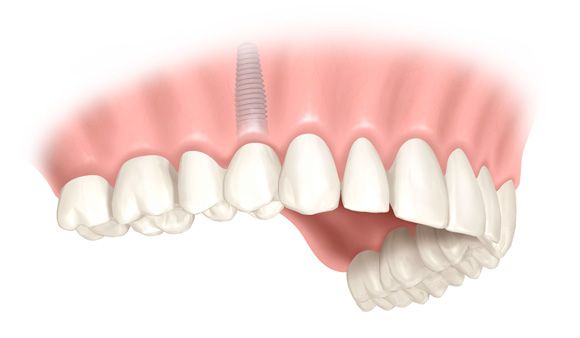
Einzelkrone, Quelle: Nobel Biocare
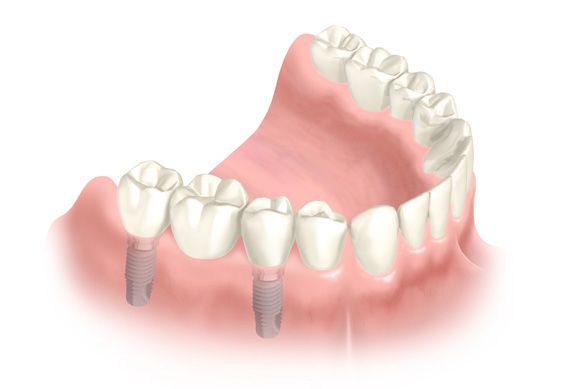
Implantatgetragene Brücke, Quelle: Nobel Biocare
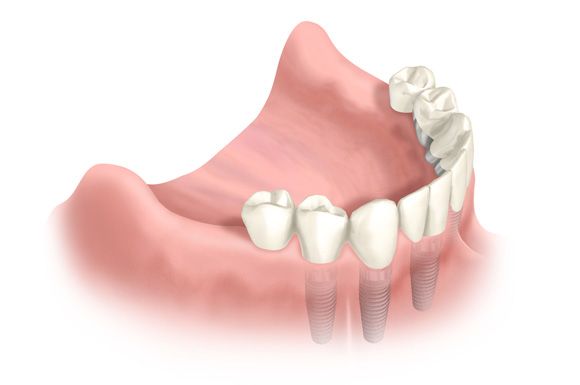
Feste implantatgetragene Brücke im zahnlosen Unterkiefer, Quelle: Nobel Biocare
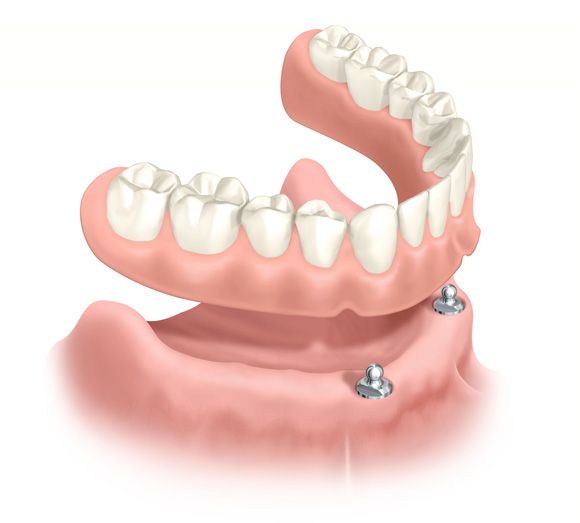
Einfachster Prothesenhalt durch zwei Kugelkopfanker im zahnlosen Unterkiefer, Quelle: Nobel Biocare
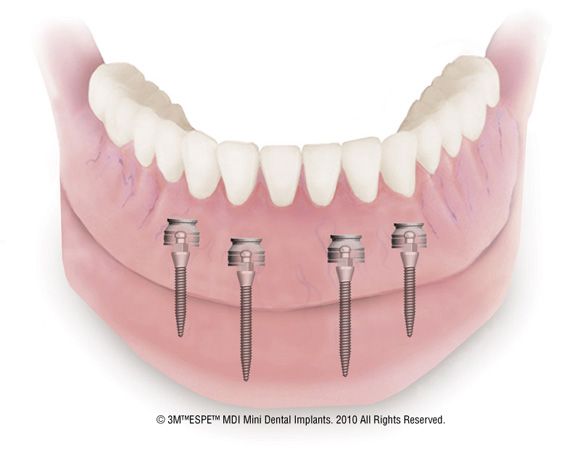
Einfachster Prothesenhalt durch vier Kugelkopfankern an Miniimplantaten im zahnlosen Unterkiefer, Quelle: Nobel Biocare
An erster Stelle geht es um die Kenntnis Ihres Wunsches. Wünschen Sie einen festsitzenden Zahnersatz in Form von Kronen oder Brücken oder geht es Ihnen eher darum, einen vorhandenen oder neu anzufertigenden Zahnersatz zu befestigen?
Vor einer Implantattherapie führen wir eine ausführliche Beratung, eine ausführliche Erfassung Ihrer Krankengeschichte und eine ausführliche klinische Untersuchung inklusive Auswertung vorhandener Röntgenbilder durch.
Bei unseren Untersuchungen und Beratungen werden wir das Ausmaß der Gewebsverluste genau ermitteln. Daraus leitet sich Ihre individuelle Therapie ab.
Wir haben uns in den letzten Jahren sehr stark auf die Wiederherstellung der verlorenen knöchernen Strukturen und die Schaffung des Weichgewebes spezialisiert. Aus diesem Grund ist es uns in fast jeder Situation möglich, eine Implantatversorgung zu realisieren.
Sollte eine sehr komplexe Behandlung notwendig sein, werden wir die Diagnostik dreidimensional mittels Computertomografie oder Digitaler Volumentomografie und dreidimensionaler Planung durchführen. Die Operation würde dann ebenso dreidimensional geführt durchgeführt.
Wenn wir Ihre individuellen Wünsche ermittelt haben und die individuelle Situation analysiert haben, versuchen wir diese in Übereinstimmung zu bringen.
Wir werden Ihnen, wann immer das möglich ist, verschiedene Behandlungsoptionen aufzeigen und gemeinsam den zeitlichen und finanziellen Rahmen abstecken.
Die Implantation selbst kann in Lokalanästhesie, intravenöser Sedierung (Halbschlaf) oder Intubationsnarkose („Vollnarkose“) durchgeführt werden.
Nach einer Implantation besteht in der Regel für einige Tage bis einer Woche eine Arbeitsunfähigkeit.
Wir führen in den ersten Tagen nach der Operation sehr engmaschige Nachkontrollen durch, um Wundheilungsstörungen zu erkennen und zu behandeln.
Auch während der Einheilzeit der Implantate werden wir Sie in weiteren Zeiträumen untersuchen und überwachen.
In der Regel heilen Implantate im Unterkiefer 10 bis 12 Wochen ein. Die Einheilzeit im Oberkiefer beträgt zwischen 4 und 6 Monaten.
Wie bei jeder Operation bestehen auch bei einer Implantation allgemeine und spezielle Risiken. Zu den allgemeinen Risiken gehört das Risiko einer Wundheilungsstörung (auch Vereiterung oder Knochenentzündung). Sie tritt in etwas 5% aller Operationen in der Mundhöhle auf. Die Ursachen liegen in der Vermehrung von Bakterien, die diesen Raum besiedeln, einer ungenügenden Mundhygiene oder individuellen Risiken wie starker Tabakkonsum.
Wir werden im Vorfeld der OP alles tun, um dieses Risiko zu vermindern.
Spezielle Risiken ergeben sich aus den anatomischen Nachbarstrukturen im OP-Gebiet. So befindet sich im Unterkiefer der Nervus alveolaris inferior; ein Ast des Nervus trigeminus. Er versorgt unter anderem das untere Lippenrot und die Haut am Kinn mit dem Gefühl. Dieser Nerv muss unbedingt geschont werden.
Im Oberkiefer stellen die Nasenhöhle und die Kieferhöhle Strukturen dar, die nicht verletzt werden dürfen, da es sonst zu Entzündungen kommen kann.
Eine Ausnahme stellt die Sinusbodenelevation (oder der Sinuslift) dar, bei dem bewusst und gezielt in der Kieferhöhle Knochen aufgebaut wird.
Durch eine sorgfältige Diagnostik können diese Risiken vollständig vermieden werden.
Die in Deutschland maßgeblichen Fachgesellschaften auf dem Gebiet der Implantologie haben ein Konsensuspapier erarbeitet, dass Empfehlungen gibt, wie viele Implantate in welchen Situationen notwendig sind: Konsensuspapier Implantattherapie
Als Weisheitszähne werden die achten Zähne bezeichnet, wenn man die Zähne von der Mitte vorn zu zählen beginnt. Sie werden auch als dritter Molar (Backenzahn) oder schlicht „Achter“ bezeichnet.
Die Weisheitszähne sind von vorn herein keine besseren oder schlechteren Zähne als die anderen großen Backenzähne. Ihre Besonderheit ergibt sich aus Ihrer Lage als letzte Zähne der Zahnreihe, die sehr weit „hinten“ liegen und den herrschenden Platzverhältnissen.
Im Laufe der Evolution hat sich die Größe unserer Kieferknochen immer weiter zurückentwickelt. Die Anzahl der Zähne und deren Größe sind aber weitgehend konstant geblieben. Aus diesem Grund haben die letzten Zähne oft keinen Platz, um sich richtig in die Zahnreihe einzuordnen. Die Weisheitszähne im Unterkiefer sind häufig eingeklemmt zwischen dem Knochen des aufsteigenden Unterkieferastes und dem davor gelegenen Zahn. Oft bleiben die Zähne dann in ihrer Wachstumsphase im Knochen stecken. Wollen Sie weiter durchbrechen, üben sie einen Druck auf die davor gelegenen Zähne aus und schieben damit die gesamte Zahnreihe nach vorn. Damit kann z.B. das Ergebnis der Kieferorthopädie gefährdet werden. Manchmal sind sie auch nach vorn oder hinten gekippt; wir sprechen von „verlagert“.
Oft schauen Sie ein Stück heraus, ohne sich komplett in die Zahnreihe einordnen zu können. Die darüber gelegene Schleimhautkapuze bildet eine ideale Nische für Bakterien. In diesen Nischen laufen dann chronische Entzündungsprozesse ab. Das kann Monate und Jahre ohne Probleme für Sie sein. Sollten Sie einmal eine Abwehrschwäche haben, z. B. durch eine starke Erkältung, können sich die Bakterien stark vermehren und den „berühmten“ vereiterten Weisheitszahn mit einer starken Wangenschwellung hervorrufen.
Die Weisheitszähne im Oberkiefer stecken nicht zwischen festem Knochen und Zahn, haben aber ebenfalls oft keinen Platz. Sie erhalten dann oft durch den davor gelegenen Zahn die Richtung nach außen und brechen zur Wange zu durch.
Jede Operation hat einen Heilungsprozess zur Folge, der eine Entzündung darstellt. Dies geht einher mit einer Schwellung, einer Rötung, einer Erwärmung des Gebietes und einer Funktionseinschränkung. Dieser Prozess beginnt unmittelbar nach der OP, nimmt am OP-Tag zu, verstärkt sich noch über die erste Nacht und bleibt dann für etwa zwei bis drei Tage stabil. Zusätzlich kann sich ein blauer Fleck (Hämatom) auf der Haut bilden. Manchmal wird das Hämatom erst nach 2 bis 3 Tagen auf der Haut sichtbar. Die Mundöffnung kann stark eingeschränkt sein. Anschließend gehen die Symptome über zwei bis drei Tage langsam zurück. Daraus resultieren Einschränkungen für ca. eine Woche.
Nach einer Woche werden die Fäden durch uns oder Ihren Zahnarzt entfernt.
Diese Operationen werden im Allgemeinen gut vertragen. Den Erfolg einer Behandlung und ihre absolute Risikofreiheit kann Ihnen jedoch kein Arzt garantieren. Allgemeine Risiken operativer Verfahren, wie z.B. Infektionen, sind bei diesen Eingriffen aber vergleichsweise selten und können bei Auftreten durch eine gezielte Antibiotikatherapie und lokale Hygienemaßnahmen gut behandelt werden.
Im Oberkiefer: Oft ragen die Wurzeln der Zähne in den Hohlraum der darüber gelegenen Kieferhöhle hinein. Der die Wurzeln bedeckende Knochen kann dünn wie Papier sein. Bei der Entfernung des Zahnes kann die Kieferhöhle eröffnet werden. Anschließend muss die offene Verbindung zwischen der Mundhöhle und der Kieferhöhle wieder operativ verschlossen werden. Andernfalls könnten Getränke und Speisen hinein gelangen und eine Kieferhöhlenentzündung (Sinusitis) verursachen. Dieser Verschluss kann mit Hilfe eines Lappens erfolgen. Bricht eine Wurzel ab und gelangt sie in die Kieferhöhle, dann muss die OP erweitert werden, um die Wurzel aus der Kieferhöhle zu entfernen.
Im Unterkiefer: Unter den Wurzeln des Weisheitszahnes verläuft der Unterkiefernerv (Nervus alveolaris inferior). In seltenen Fällen ragen die Wurzeln der Zähne bis an den Kanal heran oder in den Kanal herein. In extrem seltenen Fällen überkreuzen sie sogar den Nervkanal. Treten diese Fälle auf, dann wird der Nerv bei der Entfernung des Zahnes gereizt und kann vorübergehend ausschalten. Dies kann bis zu 14 Tagen dauern; im Extremfall bis zu einem Jahr. Das Gefühl in der Unterlippe und in der Haut am Kinn ist stark vermindert oder, ganz selten, nicht mehr vorhanden.
Es können Missempfindungen wie „Kribbeln“, „Krabbeln“, „Ameisenlaufen“ oder Empfindungen wie kleine elektrische Schläge auftreten. Dieser Bereich fühlt sich geschwollen an. All das klingt nach 14 Tagen meistens langsam ab. Im Extremfall kann dies bis zu einem Jahr dauern.
Jede Operation hat einen Heilungsprozess zur Folge, der eine Entzündung darstellt. Dies geht einher mit einer Schwellung, einer Rötung, einer Erwärmung des Gebietes und einer Funktionseinschränkung. Dieser Prozess beginnt unmittelbar nach der OP, nimmt am OP-Tag zu, verstärkt sich noch über die erste Nacht und bleibt dann für etwa zwei bis drei Tage stabil. Zusätzlich kann sich ein blauer Fleck (Hämatom) auf der Haut bilden. Manchmal wird das Hämatom erst nach 2 bis 3 Tagen auf der Haut sichtbar. Die Mundöffnung kann stark eingeschränkt sein. Anschließend gehen die Symptome über zwei bis drei Tage langsam zurück. Daraus resultieren Einschränkungen für ca. eine Woche.
Nach einer Woche werden die Fäden durch uns oder Ihren Zahnarzt entfernt.
Diese Operationen werden im Allgemeinen gut vertragen. Den Erfolg einer Behandlung und ihre absolute Risikofreiheit kann Ihnen jedoch kein Arzt garantieren. Allgemeine Risiken operativer Verfahren, wie z.B. Infektionen, sind bei diesen Eingriffen aber vergleichsweise selten und können bei Auftreten durch eine gezielte Antibiotikatherapie und lokale Hygienemaßnahmen gut behandelt werden.
Die Abkürzungen stehen für Wurzelspitzenamputation bzw. Wurzelspitzenresektion. Diese OP ist der letzte Versuch, Ihren Zahn zu erhalten und den Entzündungsherd zu beseitigen, ohne den Zahn extrahieren zu müssen.
Es soll bei der Operation eine (bei einwurzligen Zähnen) oder mehrere Wurzelspitzen (bei mehrwurzligen Zähnen) von Zähnen abgetrennt und entfernt werden. Dabei wird das um sie herum gelegene infizierte und erkrankte Knochengewebe oder das bereits entstandene Entzündungsgewebe oder die entstandene radikuläre (von der Wurzel ausgehende) Zyste mit entfernt werden. Existiert eine bakteriendichte, randständige Wurzelfüllung, die den gesäuberten, desinfizierten Kanal vor dem weiteren Befall von Bakterien schützt, wird nur der oben beschriebene Vorgang ausgeführt. Sollte es nicht gelungen sein, die Bakterien im Kanal stark zu reduzieren, wird während der Operation der Wurzelkanal nochmals mechanisch gesäubert, desinfiziert, getrocknet und anschließend bakteriendicht verschlossen. Dieser Vorgang wird als „intraoperative orthograde (von der richtigen Richtung, also durch die Krone von oben) Wurzelfüllung“ bezeichnet.
Ist Ihr Zahn bereits wurzelgefüllt und befindet sich von der Krone her eine Verankerung im Kanal (z.B. einzementierte Stift-Stumpf-Aufbauten, geschraubte Radixanker oder geklebte Glasfaserstifte), kann diese in der Regel nicht entfernt werden, ohne den Zahn bzw. die Wurzel und den kompletten prothetischen Aufbau (Krone, Brücke, Teleskop) zu zerstören. In einem solchen Fall wird ein Verfahren angewendet, dass als „retrograde (von rückwärts, also von der Wurzelspitze her) Wurzelfüllung“ bezeichnet wird. Nach der Abtrennung von ca. 3 mm der Wurzelspitze wird mit einer kleinen diamantierten Spitze eines Ultraschallgerätes der Wurzelkanal aufgesucht und mittels Ultraschall ca. 3-4 mm tief aufbereitet. Nach einer desinfizierenden Spülung und der Trocknung dieses aufbereiteten Bereiches wird der Kanal mit einem biologisch verträglichen Material verschlossen.
Unter Lokalanästhesie („Spritze“) wird mit einem Skalpell ein Schnitt im Zahnfleisch ausgeführt und anschließend das bedeckende Gewebe vom Kieferknochen zur Seite geschoben. Mit einer chirurgischen Fräse wird ein kleines Fenster in den Bereich des Kiefers gebohrt, in dem sich die Wurzelspitze(n) befindet. Mit dieser Fräse wird die Wurzelspitze entfernt. Anschließend wird der Umgebungsknochen sorgfältig inspiziert und von Entzündungsgewebe und zystischem Gewebe befreit. Je nachdem, welcher oben beschriebene Zustand vorliegt, geht es wie oben beschrieben weiter. Im Anschluss wird der Lappen zurückverlagert und der Schnitt durch Nähte verschlossen.
Im operierten Bereich befindet sich ein Hohlraum, der sich mit Blut füllt. Ausgehend von diesem Blutkoagel (Blutgerinsel) verläuft die Knochenheilung. In einem Zeitraum bis ca. drei Monate bildet sich ein sehr weicher Vorknochen, der erst in einem weiteren Umbauprozess bis zu einem Jahr in den endgültigen Knochen umgebaut wird. In dem ersten Heilungszeitraum besteht die Gefahr, dass das Blutgerinsel zerfällt und über die Nähte bzw. den ehemaligen Schnitt Speichel und damit Bakterien in den Hohlraum nachgezogen werden. Damit würde es zu einer Wundheilungsstörung (verlängerte Schwellung, verlängerter Wundschmerz, Eiterung) kommen. Durch das Auffüllen des Operationsraumes mit einem Knochenersatzmaterial, daß aus den gleichen Stoffen wie unser Knochen besteht (Trikalziumphosphat und/oder Hydroxylapatit) kann das Risiko deutlich verringert werden.
Die Ursache dieser Erkrankung ist immer der „nervtote Zahn“, d.h. das Pulpengewebe im inneren des Zahnes, Blutgefäße, Bindegewebe und Nervengewebe ist nicht mehr am Leben.
Es existieren verschiedene Ursachen für die Entstehung von Entzündungsprozessen, die mit konservativen Methoden nicht geheilt werden können. Ein Zahn, dessen Pulpengewebe (im Volksmund „der Nerv“) erkrankt und abgestorben ist, kann nur erhalten und im Kiefer belassen werden, wenn dieses tote Gewebe aus seinem Inneren vollständig entfernt worden ist und durch ein biologisch verträgliches, bakteriendichtes Material ersetzt worden ist.
Die mit Abstand häufigste Ursache für die Erkrankung, Entzündung und den Tod des Pulpengewebes stellt eine bakterielle Infektion dar. Diese wird durch die Karies verursachenden Bakterien hervorgerufen, die sich in den kariösen Läsionen („Löchern“) befinden und über kleinste Kanäle, die den Zahn im Dentin durchziehen, zu diesem Gewebe gelangen. Dort entfachen Sie einen Entzündungsprozess, der oft mit dem Tod des Gewebes endet. Die Kanäle verlaufen vom Innenraum des Zahnes (Pulpencavum) durch das gesamte Dentin (Zahnbein), enden unmittelbar an der Grenze zwischen Dentin und Schmelz und enthalten Nervenendigungen der Nervenzellen im Inneren des Zahnes.
Die zweithäufigste Ursache ist in einem Trauma des Zahnes zu suchen. Dabei hat der Zahn einen Schlag oder Stoß bekommen, der ihn zum Teil nur für wenige Sekunden und Minuten und nur wenige Zehntel Millimeter aus seiner normalen Lage gebracht hat. Durch diese Auslenkung ist das Gefäß-Nervenbündel an der Wurzelspitze abgerissen oder gequetscht worden. Dadurch kam es zu einer Unterbrechung der Blutversorgung des Gewebes im Zahn, was unweigerlich zum Absterben des Gewebes führt.
Ihre Zahnärztin bzw. Ihr Zahnarzt haben das tote Gewebe durch eine kleine Bohrung durch die Krone des Zahnes entfernt und den Kanal anschließend mittels Spüllösungen und der Einlage von desinfizierenden Medikamenten gereinigt und verschlossen oder versucht zu verschließen.
Wie oben bereits beschrieben, durchziehen tausende von kleinen Kanälen das Dentin. Läuft die Infektion bereits über einen langen Zeitraum, dann sind Bakterien sehr tief in das Dentin eingedrungen oder es sind besonders aggressive Bakterien dazugekommen. Diese lassen sich oft durch die desinfizierenden Maßnahmen nicht eliminieren. Dazu kommen im Bereich der Wurzelspitze kleine Seitenkanäle, in denen totes Restgewebe und Bakterien verbleiben, da unsere Instrumente nur den Hauptkanal erreichen können. Ihre körpereigene Abwehr muss diese Reste beseitigen. Geschieht dies nicht, kommt es zur Ausbreitung der Bakterien in die kleinen Hohlräume im Kieferknochen, was zu einer lokalen Entzündung führt. Diese Entzündung kann den Knochen auflösen und zu mit Eiter und Entzündungsgewebe gefüllten Hohlräumen führen. Bildet sich um eine solche Höhle eine kleine Haut (Membran) aus Zellen (Epithelzellen) bezeichnet man dies als Zyste. Die Entzündung ist produktiv, d. h. die Bakterien vermehren sich und es treten Ihre eigenen Abwehrzellen hinzu. Dadurch wird immer mehr Raum gefordert. In einigen Fällen ist der Platz im Knochen nicht ausreichend und diese Eiterung sucht sich einen Weg durch den Knochen und die Schleimhaut in den Mund. Dieser Ausgang wird als „Fistelmaul“ bezeichnet.
Jede Operation hat einen Heilungsprozess zur Folge, der eine Entzündung darstellt. Dies geht einher mit einer Schwellung, einer Rötung, einer Erwärmung des Gebietes und einer Funktionseinschränkung. Dieser Prozess beginnt unmittelbar nach der OP, nimmt am OP-Tag zu, verstärkt sich noch über die erste Nacht und bleibt dann für etwa zwei bis drei Tage stabil. Zusätzlich kann sich ein blauer Fleck (Hämatom) auf der Haut bilden. Manchmal wird das Hämatom erst nach 2 bis 3 Tagen auf der Haut sichtbar. Anschließend gehen die Symptome über zwei bis drei Tage langsam zurück. Daraus resultieren Einschränkungen für ca. eine Woche.
Nach einer Woche können die Fäden entfernt werden.
Diese Operationen werden im Allgemeinen gut vertragen. Den Erfolg einer Behandlung und ihre absolute Risikofreiheit kann Ihnen jedoch kein Arzt garantieren. Allgemeine Risiken operativer Verfahren, wie z.B. Infektionen, sind bei diesen Eingriffen aber vergleichsweise selten und können bei Auftreten durch eine gezielte Antibiotikatherapie und lokale Hygienemaßnahmen gut behandelt werden.
Unter der Parodontologie versteht man die Wissenschaft, die sich mit dem Zahnhalteapparat befasst.
Unsere Zähne sind nicht im Knochen „einbetoniert“, d. h. nicht direkt mit dem Knochen verbunden, sondern in einer Art dreidimensionalem Netz aufgehangen und leicht in alle Richtungen beweglich. Diese Aufhängung dient zur Abfederung der Belastungen beim Kauen. Der Zahnhalteapparat (Parodont oder Periodont) besteht aus dem Wurzelzement (Schicht auf der Wurzeloberfläche), den kollagenen Haltefasern (Ligament) und dem Kieferknochen, der das knöcherne Zahnfach (Alveole) bildet.
Zwischen dem Zahn und dem Zahnfleisch (Gingiva) besteht eine so genannte Zahnfleischtasche. Ist der Zahnhalteapparat gesund, sollte diese Tasche zwischen 0,5 und maximal 3 mm tief sein. Die Tasche darf weder bluten noch eitern und das Zahnfleisch sollte hellrosa aussehen und nicht angeschwollen sein.
Die Tasche wird von Bakterien, ebenso wie die gesamte Mundhöhle besiedelt. Diese Lebensgemeinschaft wird auch als bakterieller Biofilm bezeichnet. Die Bakterien bilden eine sehr komplexe Lebensgemeinschaft, die untereinander Informationen austauschen (durch Brückenkeime) und enge Stoffwechselbeziehungen untereinander haben.
Im gesunden Zustand existiert ein Gleichgewicht zwischen den uns nicht krankmachenden Bakterien und unserer körpereigenen Abwehr (Immunsystem).
Kommen zu diesen Bakterien neue hinzu, die uns krank machen (pathogene Bakterien) oder wird das Verhältnis der einzelnen Bakterienarten zugunsten krankmachender Keime verschoben, kann eine entzündliche Erkrankung beginnen.
Die Parodontitis wird heute als eine durch einen bakteriellen Biofilm induzierte (gestartete) entzündliche Erkrankung verstanden. In Deutschland leiden ca. 8 Millionen Menschen unter einer schweren Parodontitis. Gingivitis (Zahnfleischentzündung) und Parodontitis sind die am weitesten verbreiteten Formen entzündlicher Erkrankungen im menschlichen Körper.
Die krankmachenden Bakterien werden von Mensch zu Mensch (Mutter-Kind, Ehepartner, Sexualpartner), im Extremfall auch von Haustier zu Mensch (Schmusekatze, Hund) weitergegeben. Deshalb ist eine Frage nach der Erkrankung von engen Kontaktpersonen richtig und notwendig. Im Fall einer ebensolchen Erkrankung ist die Mitbehandlung unumgänglich, da es sonst zur schnellen Reinfektion und einer refraktären (wiedergekehrten) Parodontitis kommt.
Der bakterielle Biofilm führt zu individuell unterschiedlich stark ausgeprägten Reaktionen unseres Körpers auf die Bakterien (Wirtsreaktion).
Wir sprechen von einer Hyperfunktion (Überfunktion) der immun-entzündlichen Wirtsantwort. Die Bakterien starten die parodontale Gewebsdestruktion (Abbau) indirekt durch eine Aktivierung der Abwehrzellen des Wirts. Dabei treiben die angeborene entzündliche Wirtsantwort auf die Bakterienprodukte und die erworbene Immunantwort die Parodontitis voran.
Unsere Reaktion darauf ist genetisch bestimmt. So können unterschiedliche Menschen sehr unterschiedlich auf die Bakterien und eine Entzündung reagieren.
Allerdings können wir heute wegen der Komplexität des menschlichen Genoms und dessen innerer Verknüpfungen nicht davon ausgehen, dass die Testung der Trägerschaft bestimmter häufiger DNA-Sequenzvarianten einzelner Gene es erlaubt, eine frühzeitige Diagnose zu stellen, eine individuelle Prävention zu ermöglichen oder eine verbesserte Therapie abzuleiten.
Die aktuell kommerziell angebotenen und durchgeführten Gentests (z.B. Interleukin-I) werden ausschließlich aus kommerziellen Gründen durchgeführt. Damit werden Hoffnungen geweckt, die nicht erfüllt werden können. Gegen die derzeit verfügbaren Tests werden von der Europäischen und Amerikanischen Gesellschaft für Humangenetik schwere Bedenken formuliert. Diese Tests sind klinisch nicht valide (die Tests sind nicht dafür geeignet, wofür sie eingesetzt werden) und für Sie als Patienten wertlos.
Es werden intensive Forschungen an Genen durchgeführt. Unter anderen an den Genen ANRIL, VAMP3, PLG, NPY und GLT6D1. Dabei handelt es sich aber um Grundlagenforschung, die derzeit keine klinische Anwendung hat. (Risikofaktor Gen, Schäfer, A., Dommisch, H., Jepsen, S. ,zm 105, Nr 10A, 16.5.2015, (1104))
Die Parodontitis ist eine chronische fortschreitende (progrediente) Erkrankung, d. h. wenn Sie einmal daran erkrankt sind, gibt es keine Heilung. Der Vergleich mit einem Diabetes mellitus (Zuckerkrankheit) soll Ihnen dies verdeutlichen. Wir können die Erkrankung – nur unter Ihrer intensiven Mithilfe – verlangsamen und manchmal stoppen. Wie können Sie leider nicht heilen! Aber wir können Ihren weiteren Knochenverlust und damit Ihren Zahnverlust sehr lang herauszögern oder verhindern. Daraus ergibt sich die Notwendigkeit einer intensiven, engmaschigen Kontrolle und ständiger Nachtherapie.
Mit einer einmaligen intensiven Therapie allein erreicht man langfristig keinen Erfolg – nur die Kontinuität der Therapie kann helfen.
Die pathogenen Bakterien sind in der Lage in das Zahnfleisch einzudringen und gelangen somit in Ihren Blutkreislauf und an jedes Organ. Folgende Risiken sind im Zusammenhang mit einer Parodontitis wissenschaftlich untersucht:
Die Häufigkeit von koronaren Herzerkrankungen steigt auf das 1,9fache; die Gefahr eines Schlaganfalles (Apoplex) erhöht sich auf das 2,8fache; das Risiko einer Frühgeburt steigt auf das 7fache.
Die Auslösung einer Zuckerkrankheit (Diabetes) wird diskutiert.
Eine bestehende aktive Parodontitis erschwert die Kontrolle und die Einstellbarkeit eines Diabetes. Bei Diabetikern mit einer Parodontitis kommt es signifikant häufiger zu schweren Folgeschäden wie Nierenschäden, Herz- und Gefäßerkrankungen, Augenschäden und Schlaganfall.
Die in das Blut gelangten Bakterien stellen ein besonderes Risiko für Infektionen an künstlichen Herzklappen, Kathetern, künstlichen Hüft- und Kniegelenken dar.
Das C-reaktive Protein (CRP) als Marker für systemische Entzündungen steigt im Blut an.
Die Therapie besteht aus drei Schritten. In einem *ersten Schritt* wird Ihre gegenwärtige Situation der Mund- und Zahngesundheit festgestellt. Sie werden über Ursachen der Erkrankung und deren Folgen aufgeklärt. Wir erfassen Ihre Defizite in der Mundhygiene und wollen Ihnen helfen, diese abzustellen. Dazu werden wir über die Reinigung und Pflege und über die dazu notwendigen Hilfsmittel mit Ihnen sprechen und dies eventuell aktiv üben. Sollte dies notwendig sein, führen wir eine, zwei oder mehr professionelle Zahnreinigungen durch. Es werden alle Beläge auf den Zähnen und leicht in den Taschen entfernt. Die Zähne werden „poliert“. Wir kontrollieren gemeinsam mit Ihnen den Erfolg Ihrer und unserer Bemühungen und helfen korrigierend.
Im *zweiten Schritt* erfolgt die Erfassung der erreichten Erfolge, die Messung der Taschentiefen und der bisherigen Gewebsverluste. Mit diesen Messungen wird ein so genannter PA-Plan erstellt. Die Umsetzung der Full-Mouth-Therapie (FMD) beginnt durch eine Mundspülung Ihrerseits ab zwei Tagen vor der Therapie. Am ersten Tag erfolgt unter Lokalanästhesie die Entfernung aller harten Beläge von den Zahnwurzeln und deren Glättung mittels Ultraschall und/oder mit Handinstrumenten in einem Kiefer. Im Intervall erfolgt die sich mehrfach wiederholende Spülung der Taschen mit einem Medikament in flüssiger und/oder Gelform. Die Zunge wird gereinigt und die Tonsillen („Mandeln“) eingesprüht und desinfiziert. Sollte dies notwendig sein, erhalten Sie eine Kombination aus zwei Antibiotika und ein Schmerzmittel verordnet. Am folgenden Tag, spätestens aber am übernächsten Tag erfolgt die Therapie im anderen Kiefer. Diese Therapie ist mit einer Arbeitsunfähigkeit von ca. fünf bis sieben Tagen verbunden. In den nächsten Tagen erfolgen Nachkontrollen und medikamentöse Nachspülungen der Taschen. Sie sollten den Mundraum für 6 Wochen mehrmals täglich mit dem verordneten Medikament spülen.
Der *dritte Schritt* umfasst eine erste Kontrolle nach ca. 12 Wochen. Weitere Kontrollen und eine lebenslange unterstützende Parodontitistherapie (UPT) müssen jeweils nach 3 bis maximal 6 Monaten erfolgen. Sollte schnell eine erneute Erkrankung auftreten, sollte die oben erwähnte Mikrobiologische Diagnostik (Bestimmung der Bakterien) durchgeführt werden.
Dieser dritte Schritt ist enorm wichtig, da die Therapie sonst leicht Ihre Wirkung verfehlen kann. Sie müssen davon ausgehen, chronisch erkrankt zu sein, wie etwa ein Patient mit Diabetes (Zuckerkrankheit). Es existiert keine Therapie, mit der Sie nach einmaliger oder mehrfacher Durchführung der Maßnahmen geheilt sind. Der Zustand, den wir erreicht haben, das heißt, die komplexe Bakterienstruktur auf Ihrer Wurzeloberfläche zerstört zu haben (Biofilmmanagement) hält etwa drei Monate an. Danach beginnt erneut die Bildung der Bakterienkolonien. Nach etwa sechs Monaten sind die alten Verhältnisse in der Regel wieder hergestellt und die Erkrankung schreitet fort. Daraus ergibt sich die Notwendigkeit, in einem Zeitfenster von drei, maximal sechs Monaten Kontrollen, Messungen und eine erneute Reinigung der Taschen (Biofilmmanagement) vorzunehmen. Diese Therapieschritte bezeichnet man als unterstützende Parodontitistherapie (UPT).
Die Parodontitis bedarf einer konsequenten, engmaschigen, lebenslangen Kontrolle und Nachtherapie. Wird die konsequente Therapie nicht weitergeführt, flammt die Erkrankung wieder auf und der Verlust von Zahnhalteapparat und Knochen führt letztendlich zum Zahnverlust.
Erst wenn die konservative Therapie (oben beschrieben) keinen Erfolg zeigt, Taschen von 6 mm und mehr vorliegen, sollte über eine so genannte offene Kürettage entschieden werden. Dabei wird in einer Operation das Zahnfleisch vom Knochen und von den betroffenen Zähnen abgelöst und die Zähne und die Knochentaschen von harten Belägen gereinigt und geglättet. Dazu werden die Oberflächen desinfiziert und gegebenenfalls Taschen durch Abtragen von Knochenkanten vermindert. Diese so genannte resektive (abtragende Therapie) führt häufig zum Bild der langen Zähne bzw. Zahnhälse und vorerst zu empfindlichen Zahnhälsen. Allerdings geht es bei dieser Therapie nicht mehr um Ästhetik, sondern nur noch um den möglichen Zahnerhalt.
Sollten die Knochentaschen an den Seitenzähnen im Oberkiefer tiefer als 7 mm sein, dann können durch eine Abtragung von Knochen zur Gaumenseite hin und ein Ausdünnen der Gaumenschleimhaut, diese Taschen erheblich reduziert werden. Diese Operation wird als apikal verschobener Mukoperiostlappen in Verbindung mit Knochenmodellation bezeichnet. Die Kosten für diese Operation werden nicht von den gesetzlichen Krankenversicherungen getragen.
Ergeben die Nachkontrollen einen Stopp der Parodontitis, können mittels einer Operation in lokaler Anästhesie bestehende Knochentaschen um Zähnen oder Knochenhohlräume zwischen den Wurzeln von großen Backenzähnen (6er und 7er) aufgefüllt werden. Dazu können das Wachstum der verlorenen Gewebe fördernde Medikamente ebenso wie Knochenspäne, Knochenersatzmaterial und Membranen verwendet werden.“ Bitte folgenden Text: „Ist die aktive Parodontitis zum Stehen gekommen, können parodontale Knochendefekte mittels modifizierter minimal invasiver chirurgischer Technik (M-MIST) aufgebaut werden. Dazu werden das Wachstum fördernde Enzyme, eigene Knochenspäne und Knochenersatzmaterial genutzt.
In einigen Fällen ist auch die Schaffung von verloren gegangenem, fest angewachsenem, verhorntem Zahnfleisch (keratinisierte, attached Gingiva) notwenig. Die keratinisierte attached Gingiva wird sowohl um eigene Zähne als auch um Implantate benötigt, da sie verhindert, dass die Bewegungen der Wangen- und Lippenmuskulatur und von Bändern zum Zug am Zahnfleischrand führen und eine Tasche um eigene Zähne oder Implantate aufziehen. Durch ein ständiges Öffnen und Schließen der Taschen gelangen Speichel, Speisereste und Bakterien in den Spalt um den eigenen Zahn bzw. das Implantat und verursachen auf längere Sicht Zahnfleischtaschen- und Knochenentzündungen. Dies führt zum Knochenabbau. Am eigenen Zahn heißt dies Gingivitis bzw. Parodontitis; am Implantat Mukositis und Periimplantitis.
Die keratinisierte attached Gingiva verhindert dies und schafft die Voraussetzung für ein langfristiges Überleben von Zähnen und Implantaten.
Leider bezahlen die Gesetzlichen Krankenkassen auch diese Operation nicht.
Die parodontal-plastische Chirurgie umfasst im weitesten Sinne die Wiederherstellung verloren gegangener parodontaler (Zahnhalteapparat) Strukturen. Dies wurde bereits im Punkt „Parodontologie“ weitestgehend besprochen.
Im engeren, speziellen Sinn ist damit die Wiederherstellung verlorengegangenen fest angewachsenen Zahnfleisches um den Zahn (oder auch um ein Implantat) gemeint.
Dieses fest angewachsene und mit einer Hornschicht versehene Zahnfleisch wird als „attached keratinisierte Gingiva“ oder „Gingiva propria“ bezeichnet. Es ist notwendig, damit die Zahntaschen dicht verschlossen sind und der Zug durch die Muskeln und Bänder, die unter der Mundschleimhaut verlaufen, nicht bei jeder unserer Bewegungen die Taschen öffnet und Speichel, Bakterien und Speisereste hineingelangen können. Weiterhin schützt dieses Gewebe die bedeckten Wurzeloberflächen vor Karies.
Man sieht dabei weit freiliegende Zahnhälse, die oft durch Zahnhalskaries erkrankt sind. Häufig wurden Zahnhalsfüllungen durchgeführt, die allerdings die Spaltgrenzen zwischen dem Füllungsmaterial und dem Dentin der Wurzel nahe an den Knochenrand legen (müssen). Das wiederum verletzt oft die biologische Breite; ein notwendiger Abstand von Grenzflächen zur Knochenkante. In Folge dessen ziehen sich das Zahnfleisch als sichtbares Zeichen und der darunter liegende Knochen weiter zurück.
Das Zahnfleisch ist am Rand der freiliegenden Zahnhälse oft dick aufgeworfen und bildet einen hochroten, entzündlichen Wall (Mc. Call´sche Girlande). Manchmal ist dieser Wall an einer Stelle spitz durchbrochen (Stillmann-Spalte). Das sind die typischen Zeichen einer derartigen Erkrankung.
Für die Entstehung dieser Defekte spielen mehrere Faktoren eine Rolle. Zum einen unterscheiden wir verschiedene Gingiva- (Zahnfleisch-) Typen. Diese Biotypen werden vererbt. Der dünne Gingivatyp ist besonders anfällig. Dazu existieren verschiedene Breiten der fest angewachsenen Gingiva. Die Kombination aus dünner und schmaler Gingiva stellt ein besonders hohes Risiko für eine derartige Erkrankung dar.
Dazu können einige Zähne (häufig die Eckzähne) außerhalb der Reihe, mehr nach außen, stehen. Wenn mit einer harten Zahnbürste in horizontaler Richtung geputzt wird, wird auf diese Zähne und das Zahnfleisch ein besonders hoher Druck ausgeübt. Diese dauerhafte Traumatisierung führt ebenso zu einem Rückzug des Zahnfleisches.
Und nicht zuletzt können sogenannte Vor- oder Frühkontakte oder Hyperbalancen eine dauerhafte Überlastung von Zähnen bewirken. Auch das führt zum Zahnfleischrückgang.
Soweit möglich, schaltet man die Risiken, wie falsche Putztechnik, falsche Zahnbürste und Probleme in der Funktion (wie Vor- und Frühkontakte, Hyperbalancen) aus.
Die plastische Deckung der Zahnhalsdefekte und die Umwandlung des dünnen Biotyps in den dicken Biotyp sind durch einen operativen Eingriff möglich.
Dabei werden in einem ersten Schritt die vorhandenen Zahnhalsfüllungen entfernt. Die bis zu diesem Zeitpunkt mit Bakterien kontaminierten Wurzeloberflächen werden mechanisch und chemisch gereinigt. Im Anschluss kann ein mikrochirurgisch gebildeter Lappen über diese Defekte gelegt und fest vernäht werden. Um den dünnen in einen dicken Biotyp zu verwandeln, wird unter diesen Lappen ein Bindegewebstransplantat gelegt, was aus dem Gaumen gewonnen werden kann.
Im Endeffekt erreicht man damit, dass das Gewebe widerstandsfähiger gegen mechanische Belastung ist und Zahnheilsfüllungen gänzlich durch eine so genannte „biologische Zahnhalsfüllung“ ersetzt oder mindestens minimiert werden können.
Neben diesen funktionellen Verbesserungen wird die Ästhetik des Zahnfleisches wieder hergestellt.
Unser oberstes Ziel ist es, Ihnen eine Behandlung ohne Schmerzen zu garantieren.
Wir können Ihnen drei verschiedene Kombinationen der Schmerzausschaltung und Bewusstseinsbeeinflussung anbieten. Je nach der medizinischen Notwendigkeit, nach Art und Umfang der geplanten Operation und natürlich ganz nach Ihren persönlichen Wünschen, werden wir mit Ihnen gemeinsam das für Sie geeignete Verfahren finden.
Unter Lokalanästhesie versteht man die lokale (also örtliche) Schmerzausschaltung mittels sogenannter Lokalanästhetika. Diese hochwirksamen Medikamente werden lokal in das OP-Gebiet oder in die Umgebung eines größeren, das Gebiet versorgenden Nerven, injiziert. Die Gebiete, die damit schmerzfrei werden, können sehr groß sein und z.B. eine Hälfte des Unterkiefers, den kompletten Unterkiefer oder auch den kompletten Oberkiefer umfassen. Diese Form der Schmerzausschaltung ist sehr schnell wirksam und für kurze bis sehr lange Eingriffe geeignet.
Ihr Bewusstsein bleibt dabei völlig unbeeinflusst. Sie nehmen alle Geräusche und die Handlungen während des Eingriffes wahr.
Die Intravenöse Sedierung ist sehr gut geeignet, Angst und Stress stark zu reduzieren.
Bei der intravenösen Sedierung erhalten Sie ein Medikament verabreicht, dass Ihr Bewusstsein beeinflusst. Je nach der Menge des Medikaments kann Ihr Bewusstsein nur leicht getrübt sein oder Sie können in einen tiefen Schlaf versetzt werden. Ihre Schutzreflexe bleiben erhalten und Ihre Atmung erfolgt spontan (von selbst).
Die lokale Schmerzausschaltung erfolgt durch die oben beschriebene Lokalanästhesie.
Das Medikament bewirkt, dass Sie sich an die Dauer und den Umfang des Eingriffes nur sehr wenig bis gar nicht erinnern können.
Wir bieten die Intubationsnarkose (ITN, Vollnarkose) in unserer Praxis nicht mehr an.